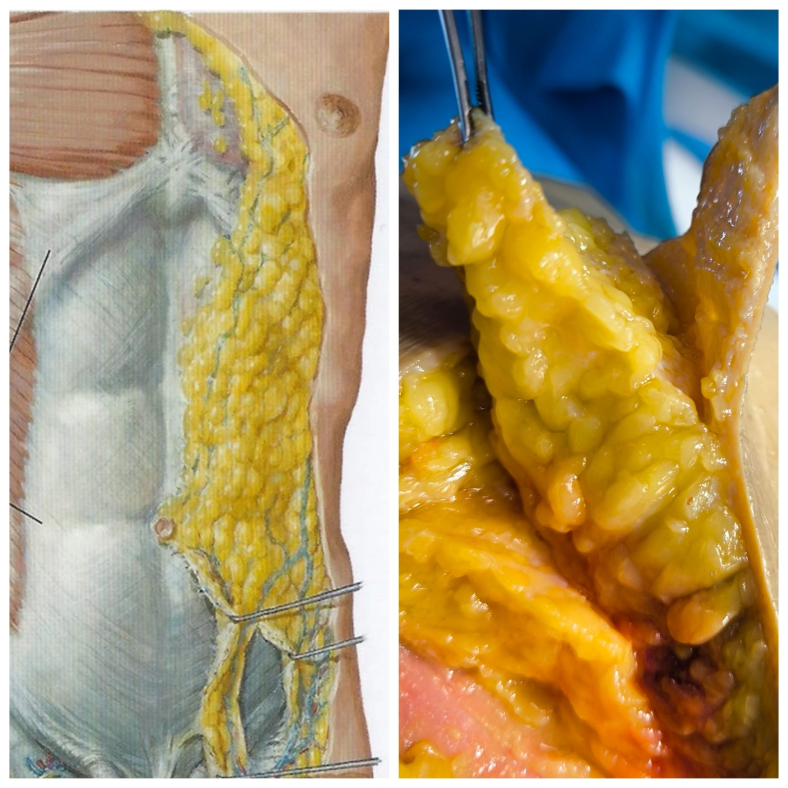
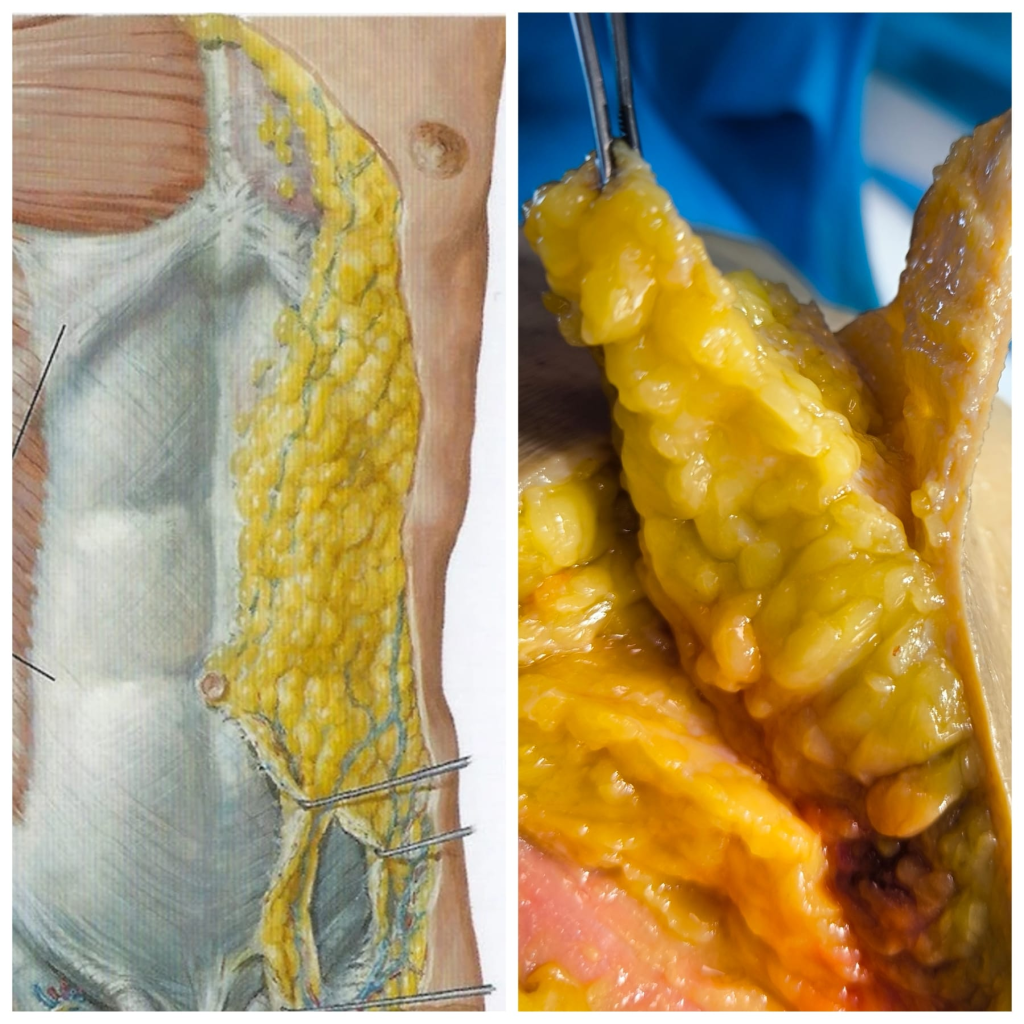
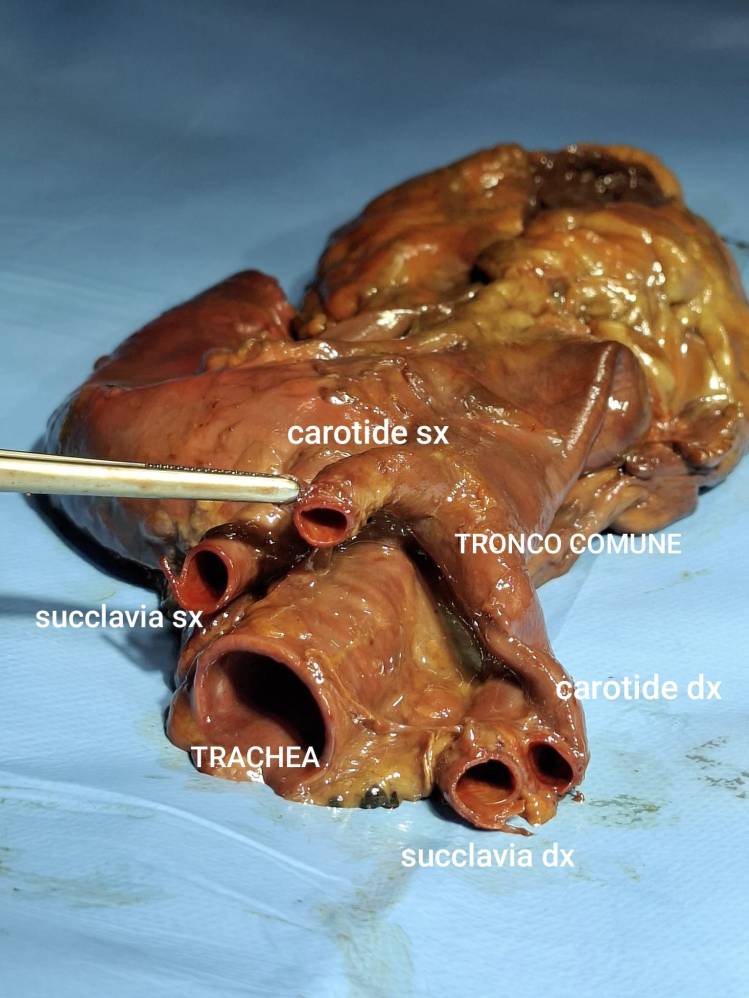
L’Anatomia del distretto cranio-cervico-facciale rappresenta un sistema altamente organizzato in cui strutture nervose, muscolari, articolari e vascolari operano in modo coordinato per sostenere funzioni complesse quali sensibilità, motricità, espressione, masticazione e integrazione sensoriale.
In questo contesto si inserisce il volume “Nervi Cranici e Articolazione Temporo-Mandibolare: Una Prospettiva Anatomica e Settoria”, che ho curato con la Prof.ssa Immacolata Belviso, che propone una lettura sistematica e tridimensionale dell’anatomia cranio-facciale attraverso un approccio integrato tra neuroanatomia, dissezione e applicazione clinica.
Il percorso prende avvio dall’encefalo, analizzato nelle sue principali componenti: telencefalo, diencefalo, tronco encefalico e cervelletto, fornendo le basi strutturali e funzionali necessarie per comprendere l’origine e l’organizzazione dei nervi cranici, includendo aspetti fondamentali quali vascolarizzazione, meningi e sistema ventricolare cerebrale, elementi che definiscono il contesto anatomico entro cui i nervi cranici si sviluppano e si distribuiscono.
La trattazione dei dodici nervi cranici segue uno schema rigoroso e coerente che comprende l’origine reale e apparente, i forami di emergenza, il decorso intracranico ed extracranico, i rami, i territori di distribuzione, i componenti funzionali e le implicazioni cliniche, offrendo una visione integrata tra morfologia e funzione e facilitando l’applicazione delle conoscenze nella pratica.
Un ruolo centrale viene attribuito al nervo trigemino e al nervo faciale, che rappresentano i principali sistemi di integrazione sensitivo-motoria del volto: il trigemino come principale via della sensibilità somatica e componente motoria dei muscoli masticatori attraverso il ramo mandibolare, organizzato nelle tre branche oftalmica, mascellare e mandibolare che definiscono una precisa mappa territoriale, e il faciale come sistema motorio dei muscoli mimici con componenti sensitive e parasimpatiche, caratterizzato da un decorso complesso attraverso la ghiandola parotide e da una distribuzione terminale di grande rilevanza clinica.
L’approccio dissettivo costituisce un elemento metodologico fondamentale del volume, guidando il lettore nell’identificazione dei punti di repere superficiali, nell’accesso ai piani fasciali, nell’isolamento delle strutture nervose e nel riconoscimento dei rapporti anatomici, sviluppando una competenza spaziale tridimensionale essenziale per l’attività clinica e chirurgica.
L’articolazione temporo-mandibolare viene analizzata nella sua complessità morfologica e funzionale attraverso lo studio delle superfici articolari, del disco, della capsula, dei legamenti, della vascolarizzazione e dell’innervazione, evidenziando la sua natura di sistema articolare specializzato caratterizzato da movimenti combinati di rotazione e traslazione e da una stretta integrazione con il sistema neuromuscolare e con il nervo trigemino.
La muscolatura masticatoria, massetere, temporale, pterigoideo mediale e laterale, viene descritta in termini di origine, inserzione, rapporti, innervazione, vascolarizzazione e funzione, delineando un sistema biomeccanico coordinato che garantisce la dinamica mandibolare e la stabilità articolare.
L’intero impianto del testo si fonda su un’integrazione costante tra Anatomia descrittiva, osservazione al tavolo settorio e applicazione clinica, offrendo uno strumento di elevato valore per medici, fisioterapisti, osteopati, odontoiatri e specialisti dell’area cranio-facciale, con un orientamento diretto alla valutazione, alla pianificazione terapeutica e alla pratica interventistica.
I contenuti multimediali e i video di dissezione ampliano ulteriormente l’efficacia didattica, favorendo lo sviluppo di una rappresentazione tridimensionale accurata delle strutture e di un’immediata trasferibilità delle conoscenze nella pratica professionale. Il volume integra struttura e funzione in un sistema coerente e operativo, offrendo una visione avanzata dell’Anatomia come disciplina applicata e orientata alla clinica.
NERVI CRANICI E ATM: UNA PROSPETTIVA ANATOMICA E SETTORIA
Autori: Ferdinando Paternostro, Immacolata Belviso
Impaginazione, grafica e montaggio video: Ester Galli
Editore: PhisioVit Srl
ISBN: 9791224325802
Pagine: 126
ECM: Si